immunoprint®: Was bringt das neue Untersuchungsverfahren für Patienten und Behandler?
Das Testergebnis ist Grundlage für eine adaptierte personalisierte Nachsorge und Weiterbehandlung.
Die intensivierte Nachsorge und Weiterbehandlung von Hochrisikopatienten (Patienten mit einer Melanomerkrankung, die zu einer hohen Rezidivrate neigen) ermöglicht die frühzeitige Entdeckung von Rezidiven. Diese können so operativ ohne schwerwiegende Konsequenzen für den Patienten entfernt werden.
Das Ergebnis unterstützt bei Entscheidungskonflikten für weitere bildgebende Verfahren, SLNB und/ oder Durchführung einer adjuvanten Therapie.
Melanome von Patienten mit günstigem Risikoprofil können gerade in schwierigen Erkrankungsregionen wie z.B. im Gesicht gewebeschonender reseziert werden.

immunoprint®: Das Ergebnis einer umfangreichen Testung verschiedener Biomarkerkombinationen
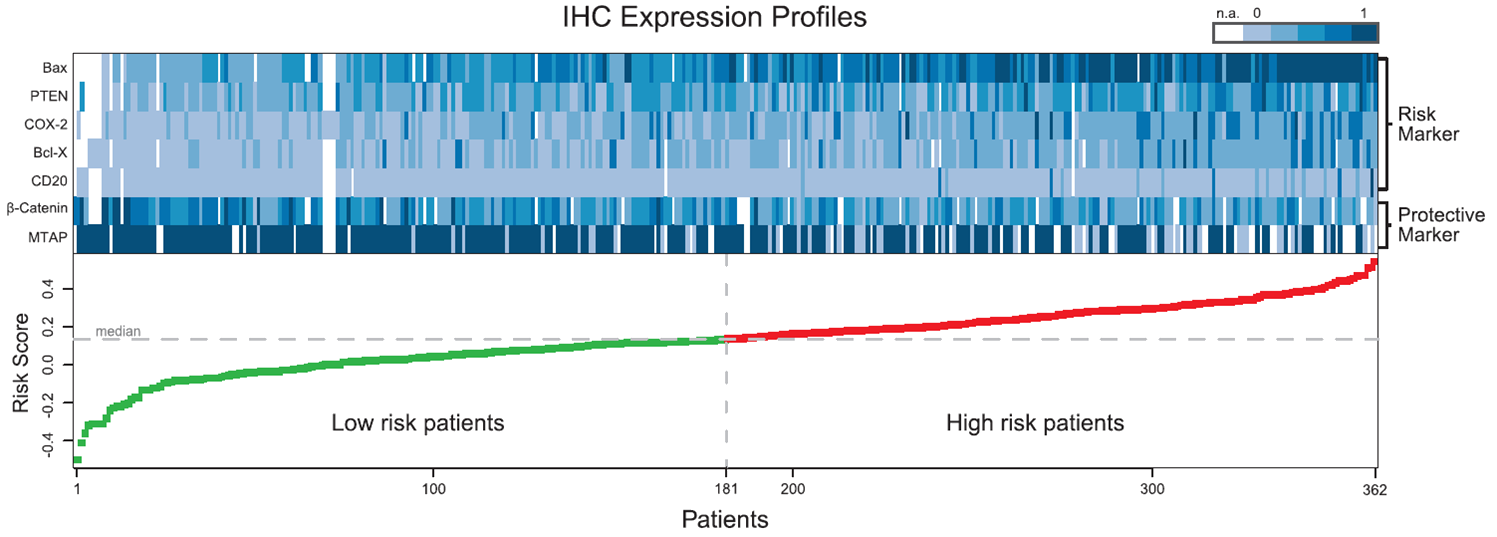
immunoprint® ist eine immunhistochemische 7-Marker-Signatur, bestehend aus zwei (2) prognostisch günstigen Markern (MTAP, β-Catenin) und fünf (5) prognostisch ungünstigen Markern (Bax, Bcl-X, CD20, COX-2, PTEN) primär ausgehend von 70 Biomarkerkandidaten.
Aus den Expressionsergebnissen der 7 Biomarker wird ein Risikoscore errechnet, mit dem das individuelle Rückfallrisiko bestimmt wird.
Expressionsprofile der Testkohorte:
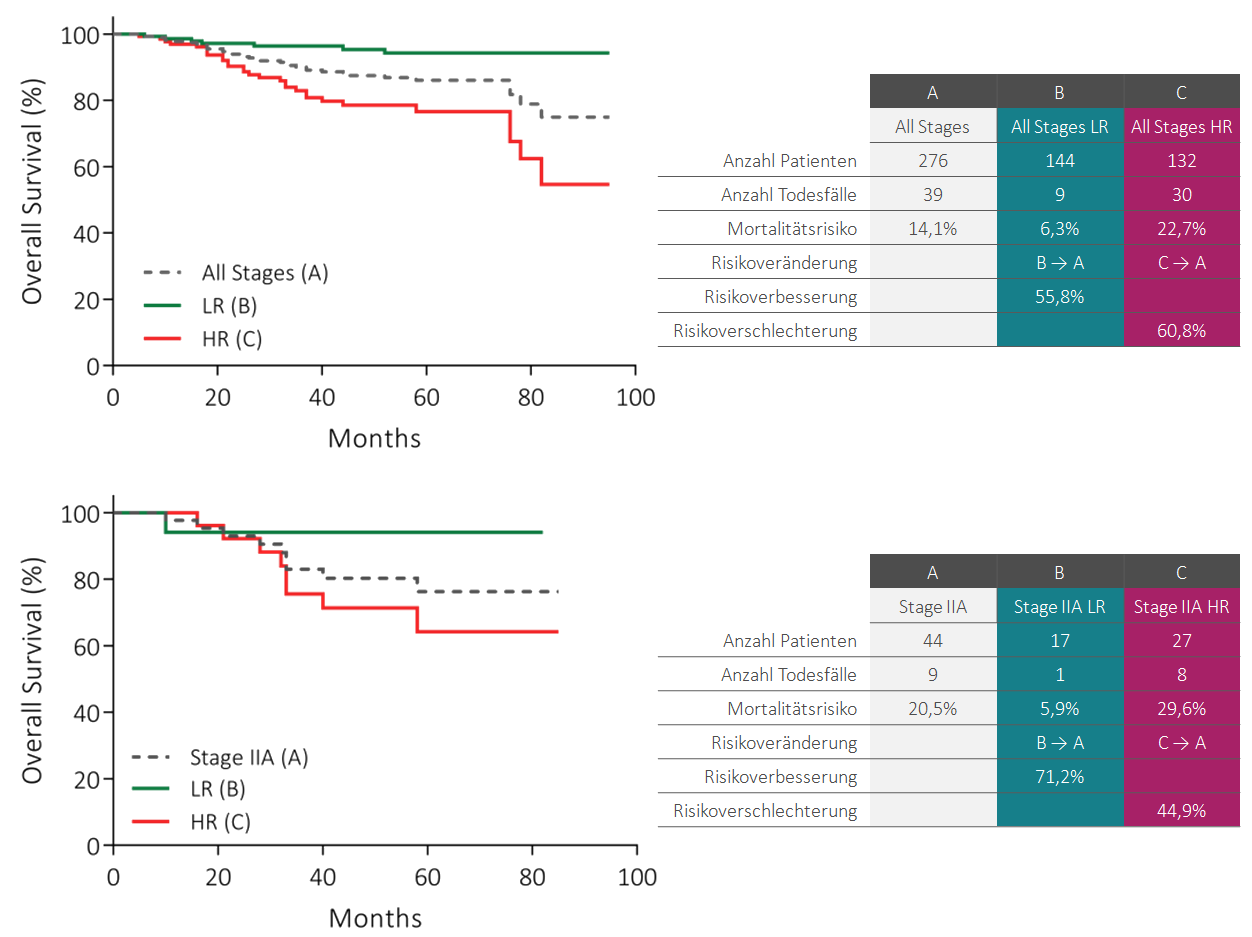
immunoprint®: Hochrisikopatienten werden über alle klinischen Stadien erkannt
Die Analyse des Gesamtüberlebens zeigt über alle klinische Stadien einen statistisch signifikanten Unterschied zwischen High-Risk(HR)- und Low-Risk(LR)-Patienten. Das Mortalitätsrisiko der Hochrisikogruppe mit Stadium IIA liegt beispielsweise 44,9 % höher als in der gesamten Subgruppe mit klinischem Stadium IIA. Die Wahrscheinlichkeit nach 60 Monaten an der Erkrankung zu versterben, ist in der HR-Gruppe mehr als 4-mal so hoch wie in der LR-Gruppe.

immunoprint® tastet den Tumor ab und erkennt vorhandene, prognostisch und therapeutisch relevante Biomarker-Proteine im Tumorgewebe (Antigene). Fünf Risiko- und zwei protektive (schützende) Marker geben zuverlässige Hinweise auf die Aggressivität des Tumors (Rezidive) und auf die Prognose der Gesamtüberlebenszeit.
Durch den immunoprint®-Test können diese Hochrisikofälle wesentlich besser vorausgesagt und Diagnostik, Behandlung und Nachsorge individuell auf das persönliche Rückfallrisiko des Melanompatienten angepasst werden.
immunoprint®: Wie funktioniert die 7-Biomarker-Signatur?
Der immunhistologische Test immunoprint® erkennt vorhandene, prognostisch und therapeutisch relevante Proteine im Tumorgewebe (Antigene). immunoprint® besteht aus fünf Risiko-Markern (Bax, Bcl-X, CD20, COX-2, PTEN) und zwei protektiven Markern (MTAP, β-Catenin). Die Untersuchung wird mit dem bei der Primärexcision gewonnen Gewebe durchgeführt.
Mit Hilfe eines Bewertungssystems (auf der Basis der Markerexpression und einem markerspezifischen Koeffizienten) wird ein individueller, persönlicher Risikoscore für den Melanompatienten ermittelt. Ein Risikoscore kleiner als 0,135 gilt als prognostisch günstig, ein Wert darüber als prognostisch ungünstig.
immunoprint® gibt gezielt Hinweise auf die Tumoraggressivität und ermöglicht eine 5-fach genauere Bestimmung des individuellen Risikos für Rezidive und des Gesamtüberlebens – unabhängig von der Tumordicke.

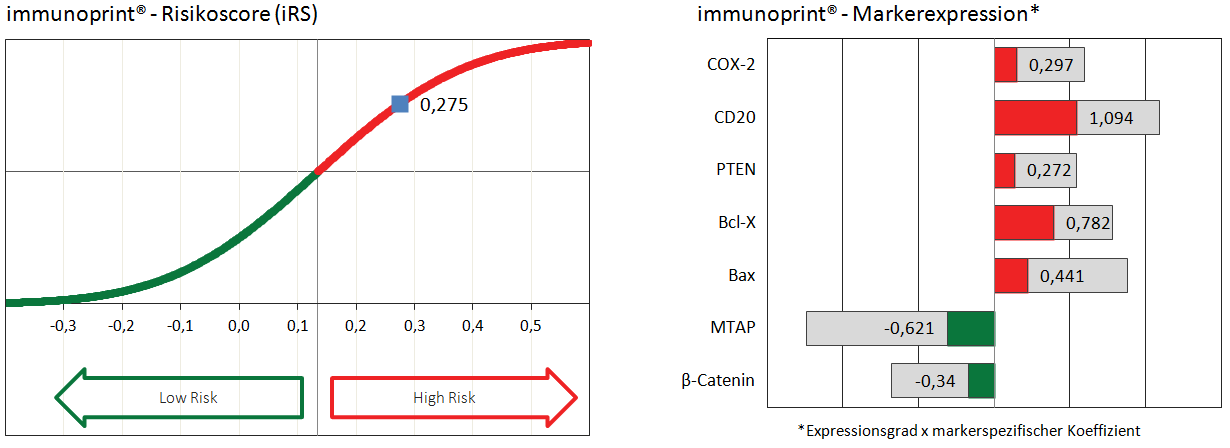
Abb.: Beispiel für eine Hochrisiko-Signatur
immunoprint® : Vermeidung einer „Untertherapie“ als klinischer Nutzen
Der immunoprint®-Risikoscore erlaubt zusammen mit den konventionellen Kriterien für die Risikostratifizierung nach AJCC die verbesserte Abschätzung der Prognose und des Rückfallrisikos. Damit ergibt sich eine neue, bessere Bewertung für eine personalisierte Nachsorge bzw. Weiterbehandlung. Hochrisikopatienten mit dünnen Melanomen und insbesondere mit Tumoren in den unteren Stadien I und II können von einer intensivierten Nachsorge und Weiterbehandlung profitieren (Entscheidung für weitere bildgebende Verfahren, SLNB, Diskussion einer adjuvanten Therapie).
Als Resultat kann das individuelle Risiko von Melanompatienten (Stadium IA bis IIB), bei denen ein immunoprint®-High-Risk-Ergebnis vorliegt, dem jeweils höheren klinischen Stadium zugeordnet werden (De-facto-Höherstufung).

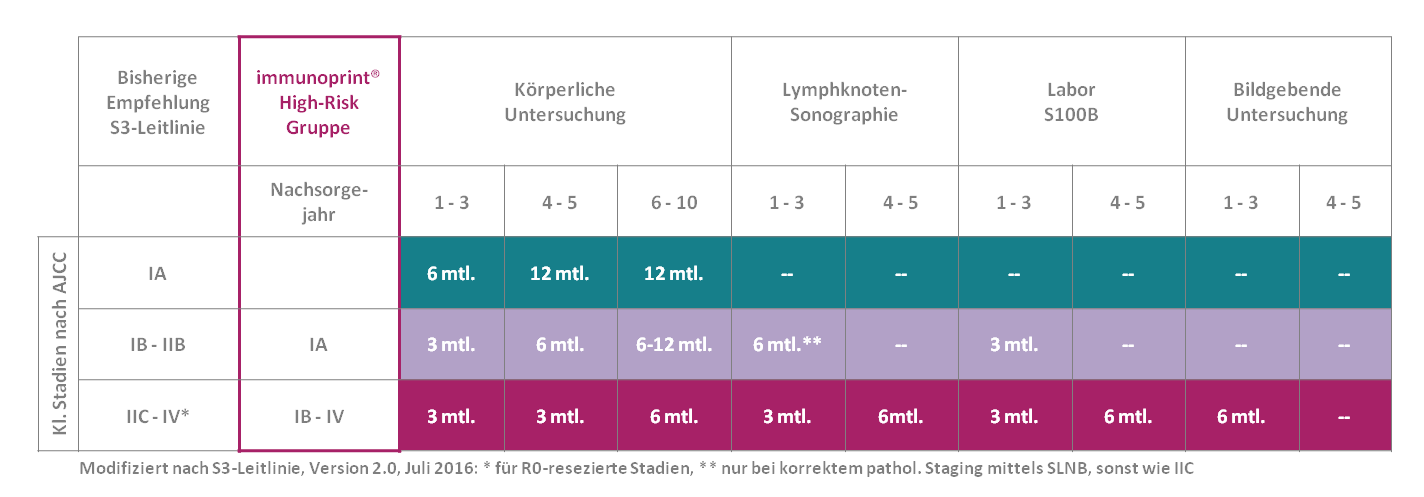
Das auf das individuelle Risiko adaptierte Nachsorgeschema wird in den Melanom-Patienten-Pass eingetragen:

immunoprint®: Abrechnungsmöglichkeiten und Kostenerstattung für Patienten
-
Der immunoprint®-Test kann als GOÄ-Leistung abgerechnet werden. Alternativ wird er als externe Laborleistung angeboten.
-
Privatversicherte Patienten können die Leistung in den meisten Fällen über Ihre private Krankenversicherung (PKV) abrechnen.
-
Gesetzlich versicherte Patienten können diese Leistung in Form von Selbstzahlerleistung/ IGEL-Leistung in Anspruch nehmen.

Bei Fragen können Sie gerne unseren immunoprint®-Patientenservice telefonisch oder per E-Mail kontaktieren. Das Team von immunoprint® setzt sich mit Ihnen in Verbindung und kann Sie in der Kommunikation mit den Kostenträgern (Versicherungen) unterstützen.
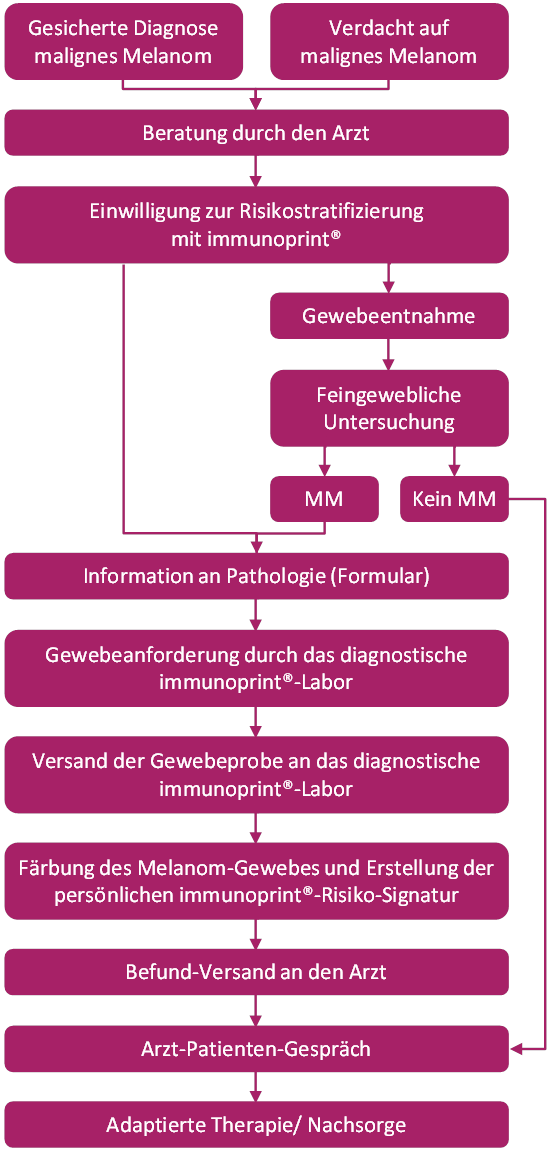
immunoprint®: Durchführung der Differenzialdiagnostik
Der immunoprint®-Biomarker-Test kann sowohl bei der Verdachtsdiagnose als auch bei der gesicherten Diagnose angefordert werden. Bestätigt sich der Verdacht nicht, wird die Testanforderung verworfen.
Der Arzt entscheidet in enger Absprache mit dem Patienten, ob der Test durchgeführt wird. Der Patient willigt in die Untersuchung und die Weitergabe des Melanomgewebes ein. Anschließend erhält der Patient folgende Unterlagen:
- Patienteninformationsmappe
- Einverständniserklärung/ Testanforderung (Formular IPA)
- Abrechnungsinformation
Die unterschriebene Einverständniserklärung (IPA) bleibt beim Arzt im Original, eine Kopie erhält der Patient. Der Arzt faxt das Formular an das immunoprint®-Labor.
Das immunoprint®-Labor fordert das Gewebe bei der Pathologie an und führt die immunhistochemische Färbung mit immunoprint® durch. Das Restgewebe (Gewebeblock) erhält die Pathologie zurück.
Das immunoprint®-Labor schickt einen ausführlichen Befund mit dem immunoprint®-Risikowert, der Marker-expression und den Scans der IHC-Färbungen an den Arzt.
Der Arzt bespricht mit dem Patienten die individuelle Risikosituation und legt mit ihm zusammen die sich daraus ergebende adaptierte Nachsorge fest.
Die Nachsorgedaten werden in den Melanom-Patienten-Pass eingetragen.